血壓升高可不是小事,它猶如一顆隱藏在身體里的 “定時炸彈”,悄無聲息卻極具破壞力。高血壓作為全球范圍內的常見慢性病,與心腦血管疾病的發生緊密相連,是引發冠心病、心肌梗死、腦卒中等嚴重疾病的關鍵危險因素。長期高血壓會使心臟承受過重負荷,導致心肌肥厚,最終引發心力衰竭;對腦血管而言,持續高壓易造成血管壁損傷,形成微動脈瘤,一旦破裂就會引發腦出血,危及生命;腎臟作為身體的 “凈化工廠”,在高血壓的長期侵襲下,腎小動脈硬化,腎功能逐漸衰退,嚴重時甚至走向腎衰竭。此外,高血壓還會對眼睛的視網膜小動脈造成損害,引發痙攣、硬化,進而出現滲出、出血等病變,影響視力。鑒于高血壓對身體諸多器官的潛在威脅,了解并掌握科學有效的降血壓方法刻不容緩,這是守護健康、預防嚴重并發癥的關鍵一步。
生活方式干預降壓法
(一)合理膳食助降壓
合理膳食是控制血壓的基石。首先要做到低鹽飲食,世界衛生組織建議每日鹽攝入量不超過 5 克,過量的鹽會使體內鈉離子增多,導致鈉水潴留,血容量增加,進而升高血壓。減少食用咸菜、腌肉、火腿等高鹽食品,逐漸適應清淡口味,對血壓控制大有裨益。其次,低脂飲食同樣重要,減少動物脂肪、油炸食品的攝入,多選擇橄欖油、魚油等優質油脂,可防止血脂升高,避免血管壁粥樣硬化,保持血管彈性,使血壓趨于穩定。
此外,一些食物雖不能直接降壓,但對血壓控制有輔助作用。例如芹菜,富含芹菜素、膳食纖維等成分,能舒張血管、降低毛細血管通透性,增強血管彈性;香蕉富含鉀元素,可促進鈉排出,減輕鈉水潴留,輔助調節血壓;還有燕麥、蕎麥等全谷物,富含膳食纖維,有助于降低膽固醇,改善血管內環境。但要注意,食物不能替代藥物治療,若已確診高血壓,務必遵醫囑按時服藥,合理飲食只是輔助手段,共同守護血壓健康。
(二)適度運動穩血壓
適度運動對血壓管理起著關鍵作用。有氧運動如慢跑、游泳、騎自行車、太極拳等,能促進血液循環,增強心肺功能,使血管壁更具彈性,有效助力降低血壓。每周進行至少 150 分鐘的中等強度有氧運動,分 5 次進行,每次 30 分鐘左右,可循序漸進,根據自身狀況調整運動強度。跑步時,腳步輕快,雙臂自然擺動,能帶動全身氣血運行;游泳在水的浮力支撐下,減輕關節負擔,讓身體充分舒展,舒緩血管壓力。
力量訓練如舉輕啞鈴、做俯臥撐等,適度進行也能增加肌肉量,提高基礎代謝率,輔助穩定血壓,但要避免過度用力、憋氣,以防血壓驟升。對于高血壓患者,運動前務必咨詢醫生意見,尤其是血壓控制不佳、伴有心腦血管疾病的人群,需在專業指導下選擇適宜運動項目與強度,運動過程中若有不適,應立即停止并就醫。
(三)戒煙限酒不可少
吸煙與過量飲酒是血壓升高的幫兇,戒煙限酒勢在必行。煙草中的尼古丁等有害物質,會刺激交感神經釋放去甲腎上腺素,使血管收縮、血壓升高,長期吸煙還會損傷血管內皮,加速動脈粥樣硬化進程,讓血管變得狹窄、僵硬,進一步惡化血壓狀況。每吸一支煙,血壓都會短暫升高,日積月累,高血壓風險大幅攀升。
酒精進入人體后,一方面會刺激交感神經興奮,促使心跳加快、血管收縮;另一方面干擾降壓藥物代謝,降低藥效,使血壓波動不穩。過量飲酒尤其是長期大量飲用烈性酒,極易引發高血壓,還會增加腦出血、心肌梗死等心腦血管意外風險。男性每日飲酒酒精量不超過 25 克,女性不超過 15 克,相當于啤酒 750 毫升、葡萄酒 250 毫升、38 度白酒 75 毫升、高度白酒 50 毫升,逐步減少飲酒量,最好能完全戒酒,同時遠離二手煙,為血壓健康 “清障”。
(四)心態平和很關鍵
心理狀態與血壓緊密相連,長期精神緊張、焦慮、抑郁等不良情緒,會引發交感神經興奮,促使體內腎上腺素、去甲腎上腺素等激素分泌增多,使心跳加速、外周血管收縮,導致血壓升高。生活節奏快、工作壓力大的人群,常處于應激狀態,血壓容易居高不下,且波動幅度大。
日常要學會調節情緒,保持心態平和。可通過冥想放松身心,找一處安靜角落,閉目靜坐,專注呼吸,排除雜念,每次 15 - 20 分鐘,每日 1 - 2 次,能舒緩緊張神經;深呼吸也簡單有效,吸氣 5 秒、呼氣 5 秒,重復幾次,讓身體從緊繃狀態松弛下來。培養興趣愛好,如繪畫、書法、養花、釣魚等,轉移注意力,釋放壓力,為心靈 “減負”,助力血壓平穩。
降壓藥物來助力
(一)常見藥物分類
當生活方式干預不足以控制血壓時,降壓藥物就成為控制血壓的有力 “武器”。降壓藥物種類多樣,各有其獨特的降壓機制。利尿劑如氫氯噻嗪,堪稱降壓 “老大哥”,它主要通過抑制腎小管對鈉和氯的重吸收,促使鈉、水排出體外,減少血容量,進而降低外周血管阻力,實現降壓效果,適用于大多數輕、中度高血壓患者。β 受體阻斷藥,像美托洛爾,作用于心臟的 β 受體,減慢心率、減弱心肌收縮力,減少心輸出量,還能抑制腎素釋放,降低交感神經活性,尤其適用于心率偏快、合并冠心病或心力衰竭的高血壓患者。鈣通道阻滯藥中的硝苯地平,能阻止細胞外鈣離子進入血管平滑肌細胞內,使血管平滑肌松弛,血管擴張,降低血壓,降壓起效迅速,對老年高血壓、單純收縮期高血壓患者效果顯著。血管緊張素轉化酶抑制藥如卡托普利,抑制血管緊張素 I 轉化為血管緊張素 II,減少醛固酮分泌,舒張血管,減輕水鈉潴留,還具有保護心臟、腎臟等靶器官的功能,是高血壓合并糖尿病、腎病患者的優選藥物。血管緊張素 II 受體阻斷藥,例如氯沙坦,直接阻斷血管緊張素 II 與受體結合,發揮與血管緊張素轉化酶抑制藥相似的降壓及靶器官保護作用,干咳不良反應相對少見,為不耐受血管緊張素轉化酶抑制藥干咳副作用的患者提供了替代方案。
(二)用藥注意事項
藥物治療必須嚴格遵醫囑,這是控制血壓的關鍵原則。患者要按時按量服藥,維持穩定的血藥濃度,才能確保降壓效果持續平穩。切不可自行隨意換藥、停藥,否則血壓極易出現大幅波動,引發心腦血管意外。定期復查至關重要,醫生依據血壓監測數據、肝腎功能等指標,精準評估藥物療效與安全性,適時調整治療方案。用藥期間還需留意藥物不良反應,如利尿劑可能導致低鉀血癥,表現為乏力、腹脹、心律失常等,服藥期間可適當多吃香蕉、橙子等富含鉀的食物,必要時遵醫囑補鉀;血管緊張素轉化酶抑制藥引發的干咳,若癥狀嚴重影響生活,應及時反饋,考慮換藥;鈣通道阻滯藥可能引起面部潮紅、下肢水腫,若水腫較輕,抬高下肢可緩解,若持續不消退或加重,需就醫調整用藥。只有科學、規范用藥,藥物才能成為高血壓患者健康的堅實保障。
特殊情況的應對
部分高血壓屬于繼發性高血壓,由特定疾病引發,如腎動脈狹窄、嗜鉻細胞瘤等。腎動脈狹窄時,腎臟血流灌注不足,激活腎素 - 血管緊張素 - 醛固酮系統,致使血壓升高。對于此類患者,若能通過介入手術放置支架擴張狹窄動脈,或行外科手術解除阻塞,恢復腎臟正常血流,血壓有望恢復正常,甚至擺脫降壓藥物;若高血壓病程久,已造成心血管等靶器官不可逆損傷,術后仍需藥物輔助控制血壓,但藥物劑量或種類常可優化調整。嗜鉻細胞瘤源于腎上腺髓質等嗜鉻組織,間歇或持續釋放大量兒茶酚胺,引發陣發性或持續性高血壓,手術切除瘤體多可根治,術前常用 α 受體阻滯劑控制血壓、預防高血壓危象,術后多數患者血壓回歸正常。若發現血壓異常升高且藥物控制不佳,或伴有頭痛、心悸、多汗、低血鉀等特殊癥狀,應警惕繼發性高血壓可能,及時就醫,借助專業檢查明確病因,針對性治療,或可從根本上解決高血壓難題。
日常監測要記牢
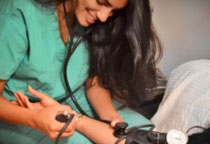
定期測量血壓對于高血壓患者以及血壓處于臨界值的人群至關重要。血壓猶如大海的潮汐,在一天之中并非恒定不變,而是存在著明顯的波動。通過規律地測量血壓,能及時捕捉到這些波動情況,了解血壓的峰值、谷值出現時段,這對于評估治療效果、發現潛在風險意義非凡。清晨時段,人體從睡眠狀態蘇醒,血壓往往迅速上升,易出現 “清晨高血壓” 現象,此時測量可洞察血壓晨峰變化,為調整用藥時間、劑量提供關鍵依據;夜間血壓若持續升高或降幅過小,也預示著心血管風險增加,夜間血壓監測能及時揪出這些隱匿風險。
家庭血壓測量時,方法要得當。首先要選擇經過國際標準認證的上臂式電子血壓計,其測量準確性較高。測量前 30 分鐘,避免劇烈運動、吸煙、飲用濃茶或咖啡,保持情緒平穩;測量時,坐在帶有靠背的椅子上,雙腳自然著地,身體放松,手臂伸直并與心臟處于同一水平高度,袖帶纏繞在上臂中部,松緊度以能插入一指為宜。通常建議早晚各測一次,每次測量 2 - 3 遍,間隔 1 分鐘,取后幾次測量的平均值記錄下來,同時標注好測量時間、是否服藥等信息。這些詳實的記錄宛如一份份健康 “日記”,能幫助醫生更精準地判斷血壓走勢,在復診時依此優化治療方案,讓血壓管控更加有的放矢,全方位守護身體健康。